CHANGEMENT DE PROTHÈSE DE GENOU
QUEL EST LE PROBLÈME ?
Une prothèse de genou est composée de différentes pièces appelées implants. Avec le temps, le frottement entre les différents implants peut entraîner une usure de la prothèse, notamment de l’insert en polyéthylène (plastique) qui est interposé entre les implants fémoral et tibial. Cette usure lorsqu’elle est avancée risque d’entraîner un contact anormal entre les implants. Elle peut également être à l’origine d’une résorption osseuse au contact de la prothèse et entraîner un descellement des implants (désolidarisation entre l’implant et l’os). Lorsque la prothèse est descellée, le genou devient douloureux à la mobilisation et à l’appui. Il faut alors changer la prothèse.
CHANGEMENT DE PROTHÈSE DE GENOU
Le changement de prothèse de genou, également appelé révision de prothèse totale du genou, est une intervention chirurgicale effectuée lorsque la prothèse existante du genou présente des complications ou des problèmes qui nécessitent une correction. Voici quelques points importants à considérer concernant cette procédure :
- Indications : Le changement de prothèse de genou est généralement indiqué en cas de détérioration de la prothèse existante due à des causes telles que l’usure des composants, l’instabilité, l’infection, la fracture ou le descellement des composants prothétiques.
- Procédure chirurgicale : La procédure implique le retrait de la prothèse de genou existante, suivi du remplacement des composants défectueux par de nouveaux implants. La chirurgie peut être plus complexe que la pose initiale de la prothèse en raison des changements anatomiques, de la perte de tissu osseux et des cicatrices résultant de la procédure initiale.
- Évaluation préopératoire : Avant la chirurgie, une évaluation complète est réalisée pour déterminer la cause des complications et planifier la meilleure approche chirurgicale. Cela peut inclure des examens d’imagerie tels que des radiographies, des scans CT ou des IRM pour évaluer l’état de l’os et des tissus mous environnants.
- Récupération et rééducation : La récupération après un changement de prothèse de genou peut être plus longue et plus exigeante que la première intervention chirurgicale, car il peut y avoir une perte de tissu osseux et une réduction de la stabilité de l’articulation. Les patients peuvent nécessiter une période de rééducation supervisée par un physiothérapeute pour restaurer la force musculaire, l’amplitude de mouvement et la fonction articulaire du genou.
- Risques et complications : Comme pour toute intervention chirurgicale, il existe des risques associés au changement de prothèse de genou, notamment l’infection, la douleur persistante, la raideur articulaire, la désolidarisation des composants prothétiques et la récidive des complications.
Le changement de prothèse de genou est une intervention chirurgicale nécessaire dans les cas où la prothèse existante présente des complications ou des problèmes qui compromettent la fonction articulaire. Une évaluation approfondie, une planification chirurgicale minutieuse et une rééducation postopératoire sont essentielles pour assurer des résultats optimaux et une récupération réussie.
AVANT L’INTERVENTION
Le changement d’une prothèse de genou se réalise au cours d’une intervention chirurgicale. Celle-ci a été planifiée au préalable en consultation afin de choisir le type de prothèse le plus adapté au cas du patient. L’intervention a également été précédée d’une consultation d’anesthésie et d’un bilan préopératoire visant à vérifier que le patient est physiquement apte à se faire opérer et à minimiser le risque de complications post-opératoires, notamment infectieuses. Ce bilan comporte en général une prise de sang, un bilan cardiovasculaire, mais également des bilans dentaire et urinaire visant à éliminer tous les foyers infectieux afin qu’il n’y ait pas de contamination de la prothèse par des microbes.
CHANGEMENT DES DIFFÉRENTS TYPES DE PROTHÈSES DE GENOU
Lorsqu’une prothèse totale de genou (PTG) est remplacée, elle l’est toujours par une nouvelle prothèse totale.
Lorsqu’il s’agit d’une prothèse unicompartimentale (PUC), c’est un peu plus complexe. Si seul l’insert en polyéthylène entre le tibia et le fémur est usé, on se contente de mettre un nouvel insert. En revanche, si la prothèse est descellée ou si le genou est douloureux car la partie non prothésée du genou est devenue arthrosique, il faut alors remplacer la PUC par une PTG.
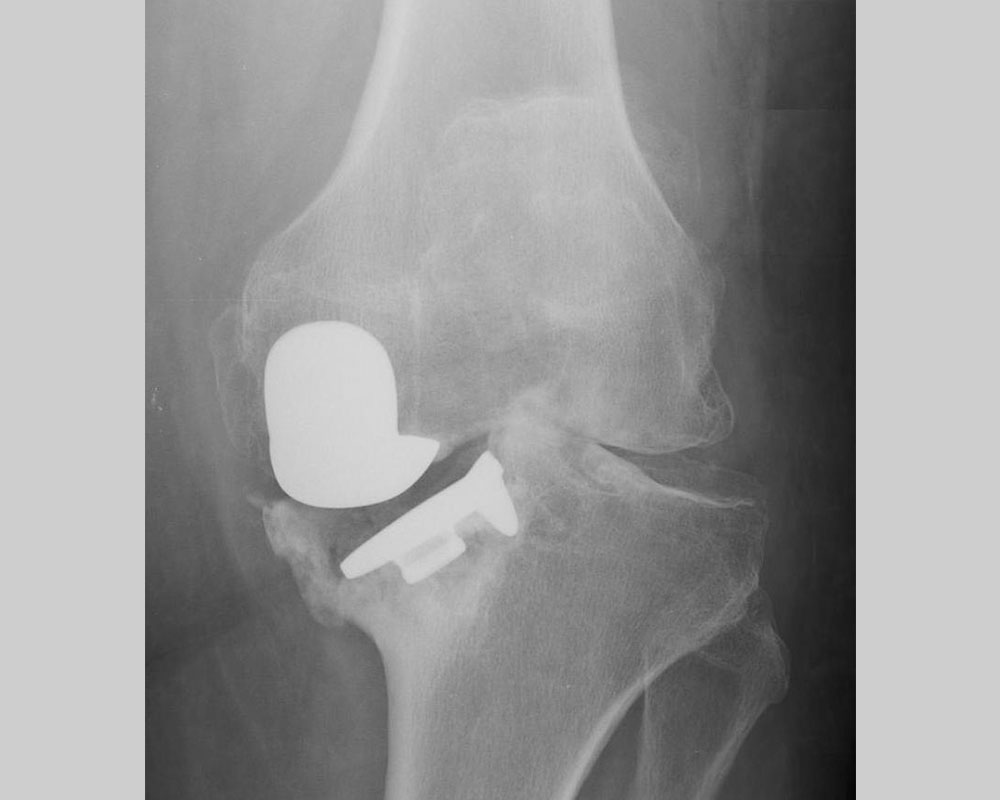
Descellement de prothèse unicompartimentale avec enfoncement et bascule de l’implant tibial
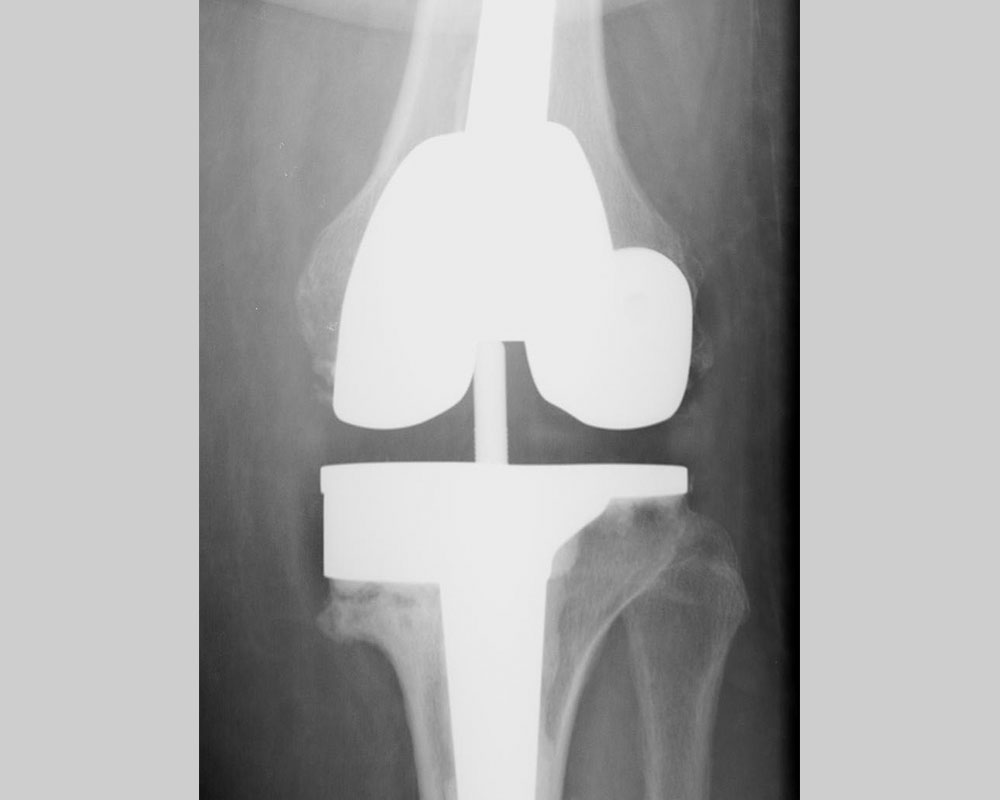
Après remplacement par une prothèse totale
Une ostéotomie de la tubérosité tibiale (ouverture partielle du tibia) peut être nécessaire pour exposer correctement la prothèse afin de l’extraire. Dans ce cas le tibia doit ensuite être refermé et maintenu par des fils métalliques ou des vis.
Parfois l’usure osseuse au contact des implants peut nécessiter la réalisation de greffes osseuses qui vont permettre le comblement des grosses pertes de substance osseuses et vont s’intégrer au sein de l’os receveur. Il s’agit d’os provenant de têtes fémorales prélevées chez des patients sélectionnés (après interrogatoire et tests sérologiques) opérés d’une prothèse totale de hanche. Cet os subit ensuite un traitement visant à inactiver tout microbe ou virus résiduels et il est enfin congelé jusqu’à son utilisation. Contrairement à une greffe d’organe, la greffe osseuse ne nécessite pas la prise d’un traitement anti-rejet.

Prothèse totale de genou de reprise
DÉROULEMENT DE L’INTERVENTION
L’intervention se déroule dans un bloc opératoire conforme à des normes strictes de propreté et de sécurité. Le patient est installé sur une table d’opération sur le dos. Un garrot est placé au niveau de la cuisse.
La durée de l’intervention est variable en fonction du type de prothèse à changer et de l’usure osseuse. Elle est la plupart du temps comprise entre 1h00 et 2h00 mais peut parfois être plus longue. Cette intervention peut se dérouler sous anesthésie générale ou sous rachianesthésie qui est une anesthésie loco-régionale où seul le bas du corps est endormi (comme pour l’anesthésie péridurale). C’est le médecin anesthésiste en concertation avec le patient qui décidera du mode d’anesthésie le plus adapté au cas de ce dernier.
D’un point de vue technique, le chirurgien reprend l’ancienne cicatrice qui doit parfois être étendue pour permettre l’intervention.
APRÈS L’INTERVENTION
En post-opératoire, le genou est partiellement endormi par la réalisation d’un bloc anesthésique afin de gérer au mieux la douleur post-opératoire. Cet effet dure environ 18 heures après l’opération. Il peut être prolongé par la mise en place d’un cathéter au niveau de la cuisse si l’anesthésiste le juge nécessaire. Les médicaments et le glaçage du genou participent également efficacement à la prise en charge des douleurs post-opératoires.
La rééducation est débutée dès le lendemain de l’intervention aidée par des kinésithérapeutes. La reprise de l’appui est le plus souvent autorisée immédiatement, parfois en ayant recours à une attelle rigide de genou. Rarement, en cas de reconstruction osseuse importante, la reprise de l’appui est différée de plusieurs semaines. Au début la marche se fait à l’aide de béquilles qui vont être progressivement abandonnées.
La durée d’hospitalisation est comprise entre 3 et 6 jours. A la sortie de la clinique, le patient opéré peut directement regagner son domicile à condition que son accès ne soit pas trop compliqué et qu’une personne puisse l’aider dans la réalisation des taches quotidiennes (courses, repas…). Dans le cas contraire, un séjour en centre de rééducation est préférable pour une durée d’environ 1 mois.
Une consultation avec radiographies de contrôle de la prothèse est programmée avec le chirurgien dès la sortie du patient de la clinique. Elle a en général lieu 4 à 6 semaines après l’intervention et son but est de vérifier que l’évolution est satisfaisante. Par la suite, la fréquence des contrôles est déterminée par le chirurgien. Après obtention d’une récupération satisfaisante, une surveillance de la prothèse par radiographies, en général tous les 2 ans, est recommandée pour vérifier qu’il n’existe pas d’usure anormale des implants ou de l’os environnant.
LES RISQUES LIÉS À L’INTERVENTION
Le risque nul n’existe malheureusement pas en chirurgie. Toute intervention comporte des risques et a ses limites. Il faut les accepter ou sinon ne pas se faire opérer. Toutefois, si une intervention vous est proposée, c’est que le chirurgien et le médecin-anesthésiste estiment que le bénéfice attendu est nettement supérieur au risque encouru.
Certains risques sont communs à tous les types de chirurgie. C’est le cas de l’infection où des microbes viennent envahir la zone opérée. C’est une complication heureusement rare mais qui, lorsqu’elle survient, nécessite une nouvelle intervention et la prise d’antibiotiques. Certaines infections peuvent nécessiter le changement de la prothèse. Un hématome peut également survenir au niveau de la zone opérée. Il est habituellement évité ou limité par la mise en place d’un drain aspiratif en fin d’intervention qui sera retiré dans les jours suivant l’opération. Toutefois, en cas de saignement important au cours de l’intervention ou au décours de celle-ci, une réintervention pour stopper l’hémorragie ou une transfusion sanguine peuvent être nécessaires.
La chirurgie du genou augmente également le risque de survenue d’une phlébite pouvant se compliquer d’embolie pulmonaire. Pour limiter ce risque au maximum, un traitement anticoagulant visant à fluidifier le sang (sous forme de piqûres quotidiennes ou de comprimés) est prescrit pendant tout le mois suivant l’intervention.
Dans de rares cas, le genou reste raide, chaud et douloureux pendant de longs mois après l’opération. Cette complication qui s’appelle l’algodystrophie est imprévisible et est parfois longue à guérir.
Enfin, des complications plus rares peuvent également survenir. Une fracture peut survenir au moment de l’extraction des implants et nécessiter une ostéosynthèse (fixation osseuse). Des vaisseaux sanguins (artère, veines) peuvent être lésés accidentellement et nécessiter un geste vasculaire (pontage). Des nerfs peuvent également être accidentellement abîmés au cours de l’intervention avec un risque de paralysie ou de perte de sensibilité du membre opéré qui peuvent être transitoires ou définitives.
En cas d’inquiétude concernant l’intervention, n’hésitez pas à questionner votre chirurgien ou le médecin anesthésiste afin qu’ils répondent à vos interrogations.
LE CHANGEMENT DE PROTHÈSE DE GENOU EN QUELQUES QUESTIONS
Quel résultat espérer après le changement d’une prothèse de genou ?
Un changement de prothèse de genou est nécessaire lorsque la prothèse en place ne donne plus un résultat satisfaisant avec d’éventuelles douleurs ou une gêne à la marche. L’objectif de l’opération est d’obtenir une amélioration fonctionnelle permettant d’avoir une qualité de vie la plus satisfaisante possible. Toutefois, il faut savoir que la complexité de ce type d’opération ne permet pas toujours d’obtenir un résultat aussi satisfaisant qu’une prothèse de genou de première intention.
Quelle est la durée de vie de la nouvelle prothèse de genou ?
Il n’est pas possible de donner de façon précise une durée de vie pour la nouvelle prothèse. En effet, trop de facteurs interviennent tels que la qualité de l’os autour de la prothèse, le poids, l’activité physique du patient, etc…
Tout ce que l’on peut dire c’est qu’en règle générale, la durée de vie de la nouvelle prothèse est souvent inférieure à celle de la prothèse précédente.
Faut-il adapter le domicile après un changement de prothèse de genou ?
Non cela n’est pas nécessaire. Cependant, dans les premières semaines après l’intervention, mieux vaut disposer d’un logement de plein pied pour faciliter le confort.
Où sera située la cicatrice ?
C’est l’ancienne cicatrice qui est reprise. Elle est parfois légèrement étendue pour faciliter l’intervention.
Peut-on appuyer immédiatement après l’opération ?
Oui mais il faut parfois porter une attelle rigide pendant quelques semaines en cas d’ostéotomie de la tubérosité tibiale au cours de l’opération.
Dois-je être obligatoirement endormi pendant l’opération ?
Non, cette intervention peut être réalisée sous anesthésie loco-régionale en l’absence de contre-indication à ce type d’anesthésie.
Quelle est la durée de l’hospitalisation?
La plupart du temps, la durée d’hospitalisation est comprise entre 3 et 6 jours.
Quand pourrai-je reconduire après l’opération ? Puis-je faire des trajets en voiture ?
Tout dépend du type de changement de prothèse qui a été réalisé. Avant de conduire à nouveau il faut être en parfaite possession de ses moyens physiques et être capable de réaliser un freinage d’urgence. Il faut compter au minimum 4 semaines avant de reconduire, mais la plupart du temps il vaut mieux attendre 2 mois. En tant que passager, il n’y a pas de limitation particulière à condition d’être assis confortablement et de pouvoir étendre la jambe.
Quelle est la durée de l’arrêt de travail après l’opération ?
Tout dépend de la profession et du niveau d’activité physique requis. Il varie en général entre 2 mois et 3 mois.
Peut-on faire du sport après un changement de prothèse de genou ?
Oui, mais il faut se limiter aux sports à faible impact sur le genou. Le vélo et la natation seront donc privilégiés. La reprise du sport n’intervient pas en général avant le 3ème mois postopératoire.
Quels sont les risques opératoires liés à un changement de prothèse de genou ?
Le risque nul n’existe malheureusement pas en chirurgie. Toute intervention comporte des risques et a ses limites. Il faut les accepter ou sinon ne pas se faire opérer. Toutefois, si une intervention vous est proposée, c’est que le chirurgien et le médecin-anesthésiste estiment que le bénéfice attendu est nettement supérieur au risque encouru.
Certains risques sont communs à tous les types de chirurgie. C’est le cas de l’infection où des microbes viennent envahir la zone opérée. C’est une complication heureusement rare mais qui, lorsqu’elle survient, nécessite une nouvelle intervention et la prise d’antibiotiques. Certaines infections peuvent nécessiter le changement de la prothèse. Un hématome peut également survenir au niveau de la zone opérée. Il est habituellement évité ou limité par la mise en place d’un drain aspiratif en fin d’intervention qui sera retiré dans les jours suivant l’opération. Toutefois, en cas de saignement important au cours de l’intervention ou au décours de celle-ci, une réintervention pour stopper l’hémorragie ou une transfusion sanguine peuvent être nécessaires.
La chirurgie du genou augmente également le risque de survenue d’une phlébite pouvant se compliquer d’embolie pulmonaire. Pour limiter ce risque au maximum, un traitement anticoagulant visant à fluidifier le sang (sous forme de piqûres quotidiennes ou de comprimés) est prescrit pendant tout le mois suivant l’intervention.
Dans de rares cas, le genou reste raide, chaud et douloureux pendant de longs mois après l’opération. Cette complication qui s’appelle l’algodystrophie est imprévisible et est parfois longue à guérir.
Enfin, des complications plus rares peuvent également survenir. Une fracture peut survenir au moment de l’extraction des implants et nécessiter une ostéosynthèse (fixation osseuse). Des vaisseaux sanguins (artère, veines) peuvent être lésés accidentellement et nécessiter un geste vasculaire (pontage). Des nerfs peuvent également être accidentellement abîmés au cours de l’intervention avec un risque de paralysie ou de perte de sensibilité du membre opéré qui peuvent être transitoires ou définitives.
En cas d’inquiétude concernant l’intervention, n’hésitez pas à questionner votre chirurgien ou le médecin anesthésiste afin qu’ils répondent à vos interrogations.

